مقالات
هپاتیت چیست؟ انواع، علائم، آزمایشهای تشخیصی و روشهای پیشگیری و درمان
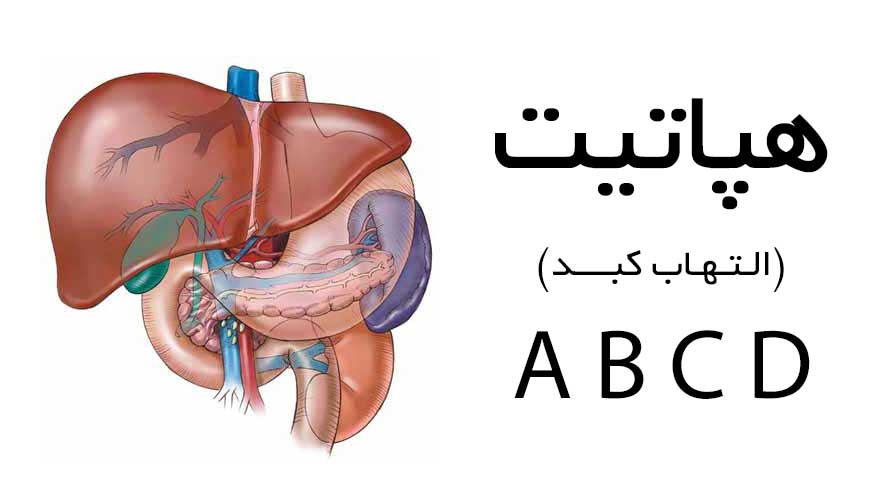
هپاتیت چیست؟
هپاتیت یکی از مهمترین و شایعترین بیماریهای عفونی جهان است که مستقیماً کبد را هدف قرار میدهد. کبد، بهعنوان بزرگترین اندام در بدن انسان، وظیفهی سمزدایی، تولید آنزیمها و ذخیره مواد حیاتی را بر عهده دارد. وقتی این اندام حیاتی دچار التهاب یا عفونت شود، عملکرد طبیعی بدن بهشدت مختل میگردد. به این التهاب یا عفونت، «هپاتیت» گفته میشود.
در سالهای اخیر، شیوع هپاتیت در جهان و بهویژه در منطقه خاورمیانه افزایش یافته است. طبق گزارشهای سازمان جهانی بهداشت (WHO)، میلیونها نفر در سراسر دنیا به یکی از انواع ویروسهای هپاتیت آلوده هستند. در ایران نیز، هپاتیت نوع B و C از مهمترین انواع گزارششده محسوب میشوند که از راههای مختلفی مانند تماس خونی، تزریقهای غیربهداشتی، استفاده از وسایل مشترک یا انتقال از مادر به جنین منتقل میشوند.
از دیدگاه علمی، هپاتیت ممکن است ناشی از ویروسها، مصرف داروها، الکل، سموم شیمیایی یا بیماریهای خودایمنی باشد، اما در میان همهی این عوامل، هپاتیت ویروسی بیشترین اهمیت را دارد. ویروسهای شناختهشدهی این بیماری شامل پنج نوع اصلی هستند: هپاتیت A، B، C، D و E. هرکدام از این ویروسها ساختار ژنتیکی، راه انتقال، شدت بیماری و روش درمانی متفاوتی دارند.
نکته مهمی که بسیاری از افراد از آن غافلاند، نقش حیاتی آزمایشگاه در تشخیص زودهنگام هپاتیت است. بسیاری از مبتلایان تا مدتها هیچ علامت ظاهری ندارند، اما ویروس در بدنشان فعال است و میتواند بهسادگی به دیگران منتقل شود. در چنین شرایطی، تنها آزمایشهای دقیق سرولوژیک و بیوشیمیایی میتواند وجود ویروس را شناسایی کند. آزمایشهایی مانند HBsAg، Anti-HCV، ALT و AST، از اصلیترین ابزارهای شناسایی و پایش این بیماری محسوب میشوند.
در سالهای اخیر، توسعهی تجهیزات آزمایشگاهی پیشرفته، نقش چشمگیری در تشخیص سریعتر و دقیقتر هپاتیت داشته است. دستگاههای اتوآنالایزر بیوشیمی، سیستمهای الایزا (ELISA) و کیتهای مولکولی مانند PCR، امکان شناسایی ویروس در مراحل ابتدایی را فراهم کردهاند. این پیشرفتها نه تنها به کنترل بهتر بیماری کمک کردهاند، بلکه احتمال انتقال ناخواسته را در جامعه بهشدت کاهش دادهاند.
هپاتیت A چیست
هپاتیت A یکی از شایعترین و درعینحال خفیفترين انواع التهاب ویروسی کبد است. عامل این بیماری، ویروسی به نام Hepatitis A Virus (HAV) از خانواده Picornaviridae است که میتواند باعث التهاب حاد و موقتی در بافت کبد شود. برخلاف برخی انواع دیگر هپاتیت، ویروس هپاتیت A معمولاً مزمن نمیشود و در بیشتر موارد، بدن پس از گذراندن دورهی بیماری، ایمنی دائمی نسبت به آن پیدا میکند.
از دیدگاه بهداشتی، هپاتیت A بیشتر در مناطقی دیده میشود که بهداشت عمومی و کنترل مواد غذایی در سطح پایینی قرار دارد. انتقال این ویروس معمولاً از طریق دهانی – مدفوعی (Feco-Oral) اتفاق میافتد، به این معنا که ویروس از طریق مواد غذایی، آب آلوده یا تماس با دستهای آلوده وارد بدن فرد سالم میشود.
افرادی که در رستورانها، مراکز توزیع غذا، یا مناطق پرجمعیت زندگی میکنند، در معرض خطر بالاتری قرار دارند. در ایران، با بهبود سطح بهداشت عمومی، آمار ابتلا کاهش یافته، اما هنوز در مناطق خاص و بین کودکان شایعتر است.
علائم بیماری هپاتیت A
نشانههای بیماری معمولاً ۲ تا ۶ هفته پس از تماس با ویروس ظاهر میشوند. بیشتر بیماران در ابتدا علائمی شبیه سرماخوردگی یا آنفلوآنزا دارند و سپس علائم اختصاصیتر کبدی بروز میکند.
علائم شایع شامل موارد زیر است:
• احساس خستگی مفرط و بیحالی
• تهوع و بیاشتهایی
• تب خفیف
• درد یا سنگینی در ناحیهی راست و بالای شکم
• تیره شدن رنگ ادرار
• زردی پوست و چشمها (یرقان)
• رنگپریدگی مدفوع
شدت علائم در بزرگسالان معمولاً بیشتر از کودکان است. بسیاری از کودکان ممکن است بدون بروز علامت خاصی، عفونت را پشت سر بگذارند اما در همان زمان ناقل ویروس باشند و باعث انتقال آن به دیگران شوند.
آزمایش تشخیص هپاتیت A
تشخیص قطعی هپاتیت A تنها از طریق آزمایشهای تخصصی سرولوژیک و بیوشیمیایی ممکن است. از آنجا که علائم بیماری با سایر هپاتیتها مشابه است، تکیه بر نتایج آزمایشگاهی برای افتراق آن ضروری است.
آزمایشهای کلیدی عبارتاند از:
• Anti-HAV IgM: آنتیبادی نوع IgM علیه ویروس HAV در خون فرد تازه مبتلا یافت میشود. وجود این آنتیبادی نشانهی عفونت حاد و فعال است.
• Anti-HAV IgG: آنتیبادی نوع IgG در مرحلهی نقاهت یا پس از بهبودی ظاهر میشود و نشانهی ایمنی در برابر ویروس است.
• ALT و AST: آنزیمهای کبدی که در اثر آسیب سلولهای کبدی افزایش مییابند. بالا رفتن این دو آنزیم شاخص مهمی از التهاب فعال کبد است.
در آزمایشگاهها، تشخیص این آنتیبادیها معمولاً با استفاده از کیتهای الایزا (ELISA) انجام میشود. دستگاههای اتوماتیک الایزا و اتوآنالایزرهای بیوشیمی به کمک تکنسینهای آزمایشگاهی میآیند تا نتایج دقیق و قابل اعتماد ارائه دهند.
برای آزمایشگاههای تشخیص طبی، استفاده از کیتهای با حساسیت بالا و کنترل کیفی دقیق اهمیت زیادی دارد، چرا که حتی خطای جزئی در شناسایی آنتیبادی میتواند منجر به اشتباه در تشخیص یا پایش بیمار شود.
پیشگیری از هپاتیت A
هپاتیت A برخلاف برخی انواع دیگر، قابل پیشگیری کامل است. واکسن هپاتیت A یکی از مؤثرترین واکسنهای ویروسی شناختهشده است که در کودکان و افراد پرخطر تزریق میشود و ایمنی طولانیمدت ایجاد میکند. علاوهبر واکسیناسیون، رعایت بهداشت فردی و عمومی نقش مهمی در پیشگیری دارد:
• شستوشوی مرتب دستها پیش از غذا و پس از استفاده از سرویس بهداشتی
• اطمینان از پاک بودن آب آشامیدنی
• شستوشوی کامل میوهها و سبزیجات
• پرهیز از مصرف غذاهای خیابانی یا غیرمطمئن در سفر
• رعایت اصول بهداشتی در مراکز تهیه و توزیع غذا
در آزمایشگاهها نیز رعایت اصول ایمنی زیستی (Bio-safety) ضروری است تا از انتقال ناخواسته ویروس به کارکنان یا نمونهها جلوگیری شود. استفاده از دستکش، روپوش و دفع مناسب مواد آلوده جزو استانداردهای اجباری در این محیطهاست.
درمان بیماری هپاتیت A
برای هپاتیت A درمان دارویی خاصی وجود ندارد. این بیماری اغلب بهصورت خودبهخود و طی چند هفته تا چند ماه بهبود مییابد. درمان اصلی، استراحت کافی، تغذیه مناسب، مصرف مایعات و پایش مداوم عملکرد کبد است. در موارد شدید که آنزیمهای کبدی بهطور چشمگیر بالا میروند، بیمار باید تحت نظارت پزشک و کنترل آزمایشگاهی قرار گیرد.
در آزمایشگاهها، پیگیری منظم سطح ALT، AST، بیلیروبین و پروتئینهای سرم، به پزشک کمک میکند تا وضعیت ترمیم بافت کبد را ارزیابی کند. تجهیزات دقیق بیوشیمی آزمایشگاهی نقش مهمی در این پایش دارند.
هپاتیت B چیست
هپاتیت B یکی از مهمترین بیماریهای ویروسی کبد است که بهدلیل ماهیت مزمن و عوارض طولانیمدت، جایگاه ویژهای در نظام سلامت جهانی دارد. عامل این بیماری، ویروس هپاتیت B (HBV) است؛ ویروسی کوچک اما بسیار مقاوم که میتواند سالها در بدن انسان باقی بماند و بهآرامی باعث تخریب سلولهای کبدی شود.
برخلاف هپاتیت A که معمولاً خفیف و موقتی است، هپاتیت B در بسیاری از موارد مزمن میشود و در صورت عدم تشخیص بهموقع، ممکن است به سیروز (Fibrosis پیشرفته) یا حتی سرطان کبد (Hepatocellular Carcinoma) منجر شود. همین ویژگی باعث شده آزمایشهای دقیق تشخیصی و پایش مداوم بیماران، از اهمیت حیاتی برخوردار باشد.
راههای انتقال هپاتیت B
ویروس هپاتیت B از طریق خون و سایر ترشحات بدن منتقل میشود. برخلاف باور عمومی، تماس روزمره مانند دست دادن یا عطسه باعث انتقال نمیشود. اصلیترین راههای انتقال عبارتاند از:
• انتقال از مادر به نوزاد در دوران زایمان
• استفاده مشترک از وسایل شخصی مانند تیغ، مسواک یا سوزن
• رابطه جنسی محافظتنشده
• تزریقهای غیر استریل یا سرنگهای مشترک
• انتقال در محیطهای پزشکی یا آزمایشگاهی بدون رعایت اصول ایمنی
در کشورهایی که واکسیناسیون نوزادان بهطور منظم انجام میشود، میزان انتقال در سالهای اخیر کاهش یافته است، اما هنوز در برخی جوامع، هپاتیت B یک تهدید جدی برای سلامت عمومی محسوب میشود.
علائم هپاتیت B
علائم هپاتیت B میتواند از شکل خفیف تا بسیار شدید متغیر باشد. بسیاری از افراد در مراحل اولیه هیچ نشانهای ندارند و فقط از طریق آزمایش تشخیص داده میشوند. اما در صورت بروز علائم، معمولاً موارد زیر دیده میشود:
• خستگی و بیحالی مداوم
• کاهش اشتها و تهوع
• تیره شدن ادرار و روشن شدن مدفوع
• زردی پوست و چشمها (یرقان)
• درد در ناحیه بالای شکم (سمت راست)
• درد مفاصل و تب خفیف
در موارد مزمن، ممکن است علائم بهصورت تدریجی و نامحسوس ظاهر شوند، ولی آسیب به بافت کبد در حال پیشرفت است. به همین دلیل، تشخیص زودهنگام با آزمایشهای تخصصی، نقش کلیدی در کنترل بیماری دارد.
تشخیص هپاتیت B
تشخیص ویروس هپاتیت B تنها از طریق آزمایشهای سرولوژیک و مولکولی امکانپذیر است. این آزمایشها با هدف شناسایی آنتیژنها و آنتیبادیهای خاص ویروس انجام میشوند.
اصلیترین آزمایشهای تشخیصی عبارتاند از:
• HBsAg (Hepatitis B Surface Antigen): وجود این آنتیژن در خون نشانهی عفونت فعال یا مزمن است.
• Anti-HBs: آنتیبادی محافظتی است که پس از بهبودی یا واکسیناسیون در بدن ایجاد میشود.
• Anti-HBc (IgM و IgG): بیانگر تماس قبلی یا فعلی با ویروس است. نوع IgM نشانگر عفونت حاد و نوع IgG نشانهی عفونت گذشته یا مزمن است.
• HBeAg و Anti-HBe: شاخص تکثیر ویروس در بدن و میزان واگیرداری بیمار.
• HBV DNA (PCR): روش مولکولی برای سنجش مقدار دقیق ویروس در خون که با تجهیزات آزمایشگاهی پیشرفته مانند Real-Time PCR انجام میشود.
در آزمایشگاههای تشخیص طبی، ترکیب این نتایج به پزشک کمک میکند نوع عفونت (حاد، مزمن، غیرفعال یا واکسینهشده) را تشخیص دهد. بهعنوان نمونه، اگر HBsAg مثبت و Anti-HBc IgM مثبت باشد، نشاندهنده عفونت حاد است.
تجهیزات مدرن مانند الایزا ریدر، واشر، اتوآنالایزرها و دستگاه PCR باعث افزایش دقت و سرعت در تشخیص شدهاند. انتخاب کیتهای معتبر، رعایت کنترل کیفی (QC) و کالیبراسیون منظم دستگاهها از الزامات حیاتی در آزمایشگاههای تخصصی محسوب میشود.
پیشگیری از هپاتیت B
هپاتیت B یکی از معدود بیماریهای ویروسی مزمن است که واکسن مؤثر دارد. واکسیناسیون در سه نوبت (تولد، یک ماه بعد و شش ماه بعد) انجام میشود و ایمنی بلندمدت ایجاد میکند. علاوهبر واکسیناسیون، رعایت اصول بهداشتی نقش مهمی در پیشگیری دارد:
• استفاده از سرنگ و وسایل استریل در مراکز درمانی و زیبایی
• استفاده از وسایل شخصی مجزا مانند تیغ و ناخنگیر
• رعایت اصول ایمنی در آزمایشگاهها و پوشیدن دستکش، گان و محافظ صورت
• انجام آزمایش قبل از ازدواج یا رابطه جنسی جدید
• واکسیناسیون کارکنان آزمایشگاه و مراکز درمانی
برای مادران مبتلا، تزریق همزمان واکسن و ایمونوگلوبولین ضد هپاتیت B (HBIG) به نوزاد بلافاصله پس از تولد میتواند از انتقال بیماری جلوگیری کند.
درمان هپاتیت B
درمان هپاتیت B به مرحله بیماری و وضعیت ویروس در بدن بستگی دارد. در موارد حاد، اغلب درمان حمایتی و پایش مداوم عملکرد کبد کافی است، اما در موارد مزمن از داروهای ضد ویروسی استفاده میشود.
داروهایی مانند Tenofovir، Entecavir، Lamivudine و Peg-Interferon از جمله درمانهای اصلی برای کنترل تکثیر ویروس و جلوگیری از آسیب بیشتر به کبد هستند. پزشکان با کمک نتایج آزمایشهای دورهای (HBV DNA، HBeAg، ALT و AST) روند درمان را ارزیابی میکنند.
در آزمایشگاههای مدرن، تجهیزات دقیق برای اندازهگیری کمی DNA ویروس و سنجش حساسیت دارویی، نقش کلیدی در مدیریت درمان بیماران دارند.
تجهیزات آزمایشگاهی تشخیص هپاتیت
تجهیزات آزمایشگاهی نهتنها در تشخیص بلکه در پایش درمان و ارزیابی اثربخشی داروها نقش تعیینکنندهای دارند. دستگاههای Real-Time PCR، الایزا ریدرهای دیجیتال، کیتهای مولکولی و سیستمهای اتوآنالایزر بیوشیمیایی، ابزارهایی هستند که در هر مرحله از تشخیص تا درمان مورد استفاده قرار میگیرند.
آزمایشگاههایی که از تجهیزات بهروز و کیتهای استاندارد بینالمللی استفاده میکنند، میتوانند نتایجی دقیقتر، سریعتر و قابل اعتمادتر ارائه دهند - موضوعی که هم برای بیماران حیاتی است و هم برای ارتقای جایگاه علمی و حرفهای آزمایشگاه.
هپاتیت C چیست
هپاتیت C یکی از پیچیدهترین و مهمترین انواع التهاب ویروسی کبد است که توسط ویروس HCV (Hepatitis C Virus) ایجاد میشود. این ویروس در گروه Flaviviridae قرار دارد و بهدلیل تنوع ژنتیکی بالا، چالشهای بسیاری در تشخیص و درمان ایجاد میکند.
برخلاف هپاتیت A که معمولاً خودبهخود بهبود مییابد، و هپاتیت B که واکسن دارد، برای هپاتیت C واکسن مؤثری وجود ندارد. همین موضوع باعث شده تشخیص زودهنگام و درمان دقیق آن اهمیت فوقالعادهای پیدا کند.
در جهان میلیونها نفر به این ویروس آلوده هستند و بسیاری از آنان سالها از بیماری خود بیخبر میمانند، تا زمانی که آسیب جدی به کبد وارد شود. به همین دلیل، آزمایشهای دقیق و تجهیزات پیشرفته آزمایشگاهی نقشی حیاتی در شناسایی بهموقع بیماران دارند.
راههای انتقال ویروس هپاتیت C
ویروس HCV عمدتاً از طریق تماس مستقیم با خون آلوده منتقل میشود. برخلاف هپاتیت A، انتقال از طریق غذا یا تماس روزمره اتفاق نمیافتد. راههای اصلی انتقال شامل موارد زیر است:
• استفاده از سرنگ یا سوزن مشترک در تزریقهای غیرمجاز یا محیطهای درمانی غیراستاندارد
• انتقال خونی در گذشته (قبل از غربالگری خون در دهه ۹۰ میلادی)
• خالکوبی، سوراخ کردن بدن یا خدمات زیبایی با ابزار آلوده
• انتقال جنسی، اگرچه میزان آن کمتر از هپاتیت B است
• انتقال از مادر به نوزاد در زمان زایمان
در محیطهای آزمایشگاهی، تماس تصادفی با نمونه آلوده نیز یکی از خطرات احتمالی برای کارکنان محسوب میشود، به همین دلیل رعایت دقیق اصول ایمنی زیستی (Bio-safety Level 2) ضروری است.
علائم هپاتیت C
هپاتیت C اغلب بهعنوان «قاتل خاموش کبد» شناخته میشود، چون در مراحل اولیه هیچ نشانهای ندارد. در بسیاری از بیماران، تا سالها پس از ابتلا علائم آشکاری دیده نمیشود.
وقتی بیماری پیشرفت میکند، نشانههای زیر ظاهر میشوند:
• خستگی و ضعف مزمن
• تهوع، بیاشتهایی و کاهش وزن
• زردی پوست و چشمها (یرقان)
• درد مبهم در سمت راست شکم
• تیره شدن ادرار
• رنگپریدگی مدفوع
• خارش پوست
• ورم پاها و شکم در مراحل پیشرفته (نشانه سیروز کبدی)
در صورت عدم درمان، ویروس میتواند به مرور زمان منجر به فیبروز، سیروز یا سرطان کبد (HCC) شود. بنابراین، تشخیص در مراحل اولیه حیاتی است.
تشخیص هپاتیت C در آزمایشگاه
تشخیص دقیق HCV در آزمایشگاه در دو مرحله انجام میشود: تشخیص اولیه (سرولوژیک) و تأیید نهایی (مولکولی).
1. آزمایش Anti-HCV
اولین گام در غربالگری، شناسایی آنتیبادی علیه ویروس است. اگر Anti-HCV مثبت باشد، یعنی بدن فرد قبلاً با ویروس تماس داشته است. اما این نتیجه لزوماً نشاندهنده عفونت فعال نیست.
2. تست مولکولی HCV RNA (PCR)
برای تأیید فعال بودن عفونت، آزمایش مولکولی HCV RNA Real-Time PCR انجام میشود. این تست با دقت بالا وجود ویروس و میزان بار ویروسی را مشخص میکند. دستگاههای Real-Time PCR در آزمایشگاههای تخصصی با استفاده از کیتهای استاندارد، RNA ویروس را در خون شناسایی میکنند.
3. ژنوتایپینگ (Genotyping)
ویروس HCV دارای ژنوتیپهای مختلف (۱ تا ۶) است که در درمان اهمیت دارند. آزمایش ژنوتایپینگ با استفاده از روشهای مولکولی انجام میشود و به پزشک کمک میکند بهترین دارو را انتخاب کند.
4. آزمایشهای بیوشیمیایی (ALT، AST، GGT، بیلیروبین)
این شاخصها نشاندهندهی وضعیت سلامت کبد هستند. افزایش مداوم آنزیمها نشانه التهاب یا آسیب سلولهای کبدی است.
با توجه به حساسیت بالای این آزمایشها، آزمایشگاهها باید از تجهیزات دقیق و کیتهای معتبر استفاده کنند. کنترل کیفی داخلی و خارجی، رعایت دمای نگهداری نمونهها و کالیبراسیون دستگاهها، در صحت نتایج نقش تعیینکننده دارد.
پیشگیری از هپاتیت C
از آنجا که هنوز واکسن مؤثری برای HCV وجود ندارد، پیشگیری تنها راه مؤثر مقابله با آن است. مهمترین راهکارها شامل موارد زیر است:
• استفاده از وسایل استریل و یکبارمصرف در هر تزریق
• اجتناب از استفاده مشترک از وسایل شخصی مانند تیغ، سوزن یا مسواک
• نظارت بهداشتی دقیق در آرایشگاهها، سالنهای تاتو و مراکز درمانی
• انجام آزمایش خون قبل از ازدواج یا بارداری
• رعایت استانداردهای ایمنی در آزمایشگاهها و مراکز انتقال خون
در آزمایشگاههای تشخیص طبی، آموزش کارکنان درباره نحوه تماس با نمونههای آلوده و استفاده از تجهیزات محافظتی (دستکش، گان، عینک ایمنی) ضروری است.
درمان هپاتیت C
تا چند سال پیش درمان هپاتیت C بسیار دشوار بود، اما امروزه با داروهای نسل جدید، بیش از ۹۵٪ بیماران درمان کامل میشوند.
داروهای جدید شامل ترکیباتی مانند Sofosbuvir، Ledipasvir، Daclatasvir، Velpatasvir و غیره هستند. این داروها مستقیماً روی تکثیر ویروس اثر میگذارند و معمولاً طی ۸ تا ۱۲ هفته مصرف میشوند.
در طول درمان، پزشکان با کمک آزمایشهای مولکولی (HCV RNA PCR) بررسی میکنند که آیا بار ویروسی به صفر رسیده است یا خیر. در صورت منفی شدن نتیجه، بیمار درمانشده محسوب میشود.
نقش آزمایشگاه در این مرحله حیاتی است؛ چرا که کوچکترین اشتباه در گزارش میزان ویروس میتواند بر تصمیم درمانی تأثیر بگذارد. استفاده از دستگاههای PCR با حساسیت بالا و کیتهای تأییدشده بینالمللی، دقت نتایج را تضمین میکند.
نقش تجهیزات آزمایشگاهی در تشخیص هپاتیت C
تجهیزات آزمایشگاهی قلب تشخیص این بیماری هستند. از دستگاههای الایزا برای شناسایی Anti-HCV گرفته تا Real-Time PCR برای شناسایی RNA ویروس، همه نیازمند دقت بالا و شرایط کاری استاندارد هستند.
در آزمایشگاههای مدرن، از سیستمهای خودکار اتوآنالایزر بیوشیمی برای سنجش ALT، AST و GGT استفاده میشود. همچنین دستگاههای استخراج RNA و ترموسایکلرهای پیشرفته، فرآیند تشخیص را سریعتر و دقیقتر میکنند.
در کنار تجهیزات، آموزش مداوم پرسنل، رعایت اصول کنترل کیفی و نگهداری صحیح نمونهها اهمیت زیادی دارد.
هپاتیت D ویروس همراه و خطرناک در کنار هپاتیت B
هپاتیت D یا HDV نوعی ویروس ناقص است که فقط در افرادی فعال میشود که از قبل به هپاتیت B مبتلا هستند. این ویروس برای تکثیر خود به آنتیژن سطحی ویروس HBV نیاز دارد، به همین دلیل همیشه با آن همراه است. در بیماران دچار عفونت همزمان یا سوپرعفونت (HDV بر روی HBV مزمن)، شدت التهاب کبدی بیشتر بوده و احتمال سیروز و نارسایی کبدی به شکل چشمگیری افزایش مییابد.
تشخیص هپاتیت D در آزمایشگاه از طریق آزمایش Anti-HDV و در مراحل دقیقتر با تست مولکولی HDV RNA Real-Time PCR انجام میشود. این آزمایشها نیازمند تجهیزات حساس PCR، استخراج RNA و کیتهای تشخیص معتبر هستند. از آنجا که هنوز درمان قطعی و واکسن اختصاصی برای HDV وجود ندارد، پیشگیری از طریق واکسیناسیون هپاتیت B و رعایت اصول ایمنی آزمایشگاهی بهترین راه مقابله است.
هپاتیت E بیماری گوارشی با منشأ ویروسی
هپاتیت E یا HEV نوعی التهاب ویروسی کبد است که بیشتر از طریق مصرف آب و غذای آلوده به مدفوع انسان منتقل میشود. این بیماری در مناطق با بهداشت پایین شیوع بیشتری دارد و میتواند بهویژه در زنان باردار خطرناک باشد، زیرا در مراحل پیشرفته ممکن است منجر به نارسایی حاد کبدی شود. علائم آن شامل خستگی، تب، تهوع، زردی و درد در ناحیهی راست شکم است.
تشخیص هپاتیت E با آزمایش آنتیبادی Anti-HEV IgM و IgG و در موارد دقیقتر با تست مولکولی HEV RNA PCR انجام میشود. استفاده از دستگاههای الایزا و PCR در آزمایشگاههای مجهز، کلید تشخیص سریع و دقیق این بیماری است. با توجه به نبود واکسن عمومی، رعایت اصول بهداشت، تصفیه آب و کنترل کیفی آزمایشها بهترین روش پیشگیری و کنترل هپاتیت E محسوب میشود.
تفاوت انواع هپاتیتها A تا E
• هپاتیت A (HAV):
منتقلشونده از طریق غذا و آب آلوده؛ نوع حاد و خودبهخود بهبودیابنده است؛ واکسن دارد.
• هپاتیت B (HBV):
انتقال از خون، تماس جنسی و مادر به جنین؛ نوع مزمن دارد؛ واکسن مؤثر موجود است.
• هپاتیت C (HCV):
انتقال از خون آلوده و سرنگ مشترک؛ غالباً مزمن میشود؛ درمان دارویی مؤثر اما بدون واکسن است.
• هپاتیت D (HDV):
فقط در افراد مبتلا به هپاتیت B فعال میشود؛ باعث تشدید التهاب کبد؛ واکسن اختصاصی ندارد، اما با واکسن HBV قابل پیشگیری است.
• هپاتیت E (HEV):
انتقال از آب و غذای آلوده؛ معمولاً خودبهخود درمان میشود اما در زنان باردار خطرناک است؛ واکسن عمومی ندارد.
اهمیت تشخیص، پیشگیری و تجهیزات آزمایشگاهی در کنترل هپاتیتها
هپاتیتها از شایعترین و خطرناکترین بیماریهای ویروسی کبد هستند که در اشکال مختلف A تا E ظاهر میشوند و هر یک روش انتقال، علائم و درمان متفاوتی دارند. در حالیکه برخی مانند هپاتیت A و E از راه آب و غذا منتقل میشوند و معمولاً خودبهخود بهبود مییابند، انواعی مانند B، C و D میتوانند مزمن شده و منجر به سیروز یا سرطان کبد شوند.
شناخت بهموقع علائم و انجام آزمایشهای دقیق، نقش کلیدی در پیشگیری از پیشرفت این بیماریها دارد.
در این میان، تجهیزات آزمایشگاهی مدرن مانند دستگاههای الایزا، PCR و بیوشیمی خودکار ستون اصلی تشخیص زودهنگام محسوب میشوند. آزمایشگاههایی که از فناوریهای جدید و کیتهای معتبر استفاده میکنند، میتوانند با دقت بالا نوع ویروس، شدت عفونت و پاسخ به درمان را مشخص نمایند.
پیشگیری از طریق واکسیناسیون، رعایت اصول بهداشتی و انجام غربالگری منظم بهترین راه مقابله با گسترش هپاتیتها است. آگاهی جامعه، بهروزرسانی تجهیزات و دقت در کنترل کیفی آزمایشها، میتواند آمار ابتلا را کاهش داده و سلامت عمومی را تضمین کند.
در نهایت، هپاتیت تنها یک بیماری نیست - بلکه آزمایشی برای آگاهی و پیشرفت در علم آزمایشگاهی است. هرچه تجهیزات، دقت و آموزش در این حوزه بیشتر شود، گامهای مؤثرتری برای نجات جان انسانها برداشته خواهد شد.
خرید کیت هپاتیت
چنانچه قصد خرید انواع کیت های هپاتیت، واکسن هپاتیت را دارید، کافیست با شماره های 66381035-66381023 و یا شماره 09121340703 تماس گرفته، تیم مبنا ژن شما را در زمینه خرید تجهیزات آزمایشگاهی، نصب و راه اندازی بخش های آزمایشگاهی بصورت رایگان راهنمایی میکنند.